Ce e limfedemul?
Limfa (Ce e limfedemul?) (din latina, lympha, care inseamna „apa”) este fluidul care curge prin sistemul limfatic, un sistem compus din vase limfatice (canale) si ganglioni limfatici intervinti a caror functie, ca si sistemul venos, este de a returna lichidul. de la tesuturi la circulatia centrala. La originea procesului de returnare a lichidului, lichidul interstitial – lichidul dintre celulele din toate tesuturile corpului – intra in capilarele limfatice. Acest lichid limfatic este apoi transportat prin vasele limfatice progresiv mai mari prin ganglionii limfatici, unde substantele sunt indepartate de limfocitele tisulare si limfocitele circulante sunt adaugate in lichid, inainte de a se goli in cele din urma in vena subclavie dreapta sau stanga, unde se amesteca cu sangele venos central.

terapie limfedem
Deoarece este derivat din lichidul interstitial, cu care sangele si celulele din jur fac schimb continuu de substante, limfa sufera o schimbare continua a compozitiei. Este, in general, similar cu plasma sanguina, care este componenta fluida a sangelui. Limfa returneaza proteinele si excesul de lichid interstitial in fluxul sanguin. De asemenea, limfa transporta grasimile din sistemul digestiv (incepand cu lactacele) in sange prin intermediul chilomicronilor.
Bacteriile pot patrunde in canalele limfatice si pot fi transportate la ganglionii limfatici, unde bacteriile sunt distruse. Celulele canceroase metastatice pot fi transportate si prin limfa.
Ce e limfedemul?
Etimologie Limphedemului:
Cuvantul limfa este derivat din numele vechii zeitati romane a apei proaspete, Limfa.
Sangele furnizeaza nutrienti si metaboliti importanti celulelor unui tesut si colecteaza inapoi deseurile pe care le produc, ceea ce necesita schimbul constituentilor respectivi intre sange si celulele tesuturilor. Acest schimb nu este direct, ci are loc in schimb printr-un intermediar numit lichid interstitial, care ocupa spatiile dintre celule. Pe masura ce sangele si celulele din jur adauga si elimina continuu substante din lichidul interstitial, compozitia acestuia se schimba continuu. Apa si substantele dizolvate pot trece intre lichidul interstitial si sange prin difuzie prin golurile din peretii capilari numite despicaturi intercelulare; astfel, sangele si lichidul interstitial sunt in echilibru dinamic unul cu celalalt.
Lichidul interstitial se formeaza la capatul arterial (care vine din inima) al capilarelor din cauza presiunii mai mari a sangelui in comparatie cu venele si cea mai mare parte a acestuia revine la capetele si venulele sale venoase; restul (pana la 10%) intra in capilarele limfatice sub forma de limfa. Astfel, atunci cand se formeaza, limfa este un lichid limpede apos, cu aceeasi compozitie ca si lichidul interstitial. Cu toate acestea, pe masura ce curge prin ganglionii limfatici, intra in contact cu sangele si tinde sa acumuleze mai multe celule (in special, limfocite) si proteine.
Vasele tubulare transporta limfa inapoi in sange, inlocuind in cele din urma volumul pierdut in timpul formarii lichidului interstitial. Aceste canale sunt canalele limfatice, sau pur si simplu limfatice.
Spre deosebire de sistemul cardiovascular, sistemul limfatic nu este inchis. La unele specii de amfibieni si reptiliene, sistemul limfatic are pompe centrale, numite inimi limfatice, care exista de obicei in perechi, dar oamenii si alte mamifere nu au o pompa limfatica centrala. Transportul limfatic este lent si sporadic. in ciuda presiunii scazute, miscarea limfei are loc datorita peristaltismului (propulsarea limfei datorita contractiei si relaxarii alternative a tesutului muscular neted), valvelor si compresiei in timpul contractiei muschiului scheletic adiacent si pulsatiei arteriale.
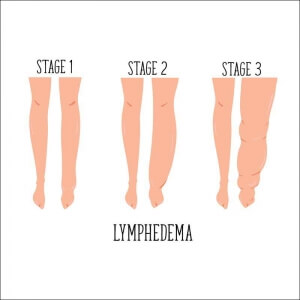
Ce e limfedemul
Ce e limfedemul? Limfa care intra in vasele limfatice din spatiile interstitiale, de obicei, nu curge inapoi de-a lungul vaselor din cauza prezentei valvelor. Daca se dezvolta o presiune hidrostatica excesiva in vasele limfatice, totusi, unele lichide se pot scurge inapoi in spatiile interstitiale si pot contribui la formarea edemului.
Fluxul limfei in ductul toracic la o persoana obisnuita in repaus este de obicei de aproximativ 100 ml pe ora. insotit de inca ~25 ml pe ora in alte vase limfatice, fluxul total de limfa in organism este de aproximativ 4 pana la 5 litri pe zi. Aceasta poate fi ridicata de cateva ori in timpul exercitiilor. Se estimeaza ca, fara flux limfatic, persoana medie care se odihneste ar muri in 24 de ore.
ce e limfedemul | tratament limfedem | terapie limfedem | limfedem Iasi | specialisti limfedem | medicamente limfedem | drenaj limfatic Iasi | durere limfedem | ciorapi medicinali iasi | lenjerie de compresie iasi | erizipel iasi | picioare umflate limfedem | medic clinica mastectomie | policlinica lipedem | semne limfedem | ulcer varicos iasi | histerectomie | cancer de san | edem limfatic
Tags: apa proaspata, bacterii, canale limfatice, cancer de san, capatul arterial, capilare limfatice, celule, celule canceroase, chilomicroni, ciorapi medicinali, clinica, componenta fluida, deseuri, despicaturi intercelulare, difuzie, drenaj limfatic, durere limfedem, echilibru dinamic, edem limfatic, erizipel, flux limfatic, flux sanguin, ganglioni limfatici, grasimi, histerectomie, inima, inimi limfatice, lactace, lenjerie de compresie, lent si sporadic, lichid interstitial, lichid limpede apos, limfa, limfedem, limfedem Iasi, limfocite, limphedem, mamifere, mastectomie, medic, medicamente, metaboliti, metastaza, muschiul scheletic adiacent, nutrienti, oameni, peretii capilari, peristaltism, persoana medie, picioare umflate, plasma sanguina, policlinica lipedem, pompa limfatica centrala, pompe centrale, presiune hidrostatica, presiunea sangelui, proteine, pulsatiei arteriale, reptile, sange, semne limfedem, sistem digestiv, sistemul cardiovascular, spatiile dintre celule, specialisti limfedem, specii de amfibieni, substante, substante dizolvate, terapie, tesut, tesutul muscular, tratament limfedem, ulcer varicos iasi, vase tubulare, vene














 În 1995, mortalitatea pe termen scurt (în 40 de zile de la operație) a fost raportată la 0,38 cazuri la 1000 atunci când a fost efectuată pentru cauze benigne. Riscurile pentru complicații chirurgicale au fost prezența fibroamelor, vârsta mai mică (pelvis vascular cu risc de sângerare mai mare și uter mai mare), sângerare uterină disfuncțională și paritate.
În 1995, mortalitatea pe termen scurt (în 40 de zile de la operație) a fost raportată la 0,38 cazuri la 1000 atunci când a fost efectuată pentru cauze benigne. Riscurile pentru complicații chirurgicale au fost prezența fibroamelor, vârsta mai mică (pelvis vascular cu risc de sângerare mai mare și uter mai mare), sângerare uterină disfuncțională și paritate.
